心力衰竭
参考解析: 心力衰竭又称充血性心力衰竭,是各种心脏疾病导致心功能不全的一种综合征。
心功能不全的概念含义更广,它包括有临床表现的心力衰竭和仅有心排血量减少但尚未出现临床症状的心功能不全代偿期。
【病因】
(2)心脏负荷异常
(2)心律失常 各种类型的快速性心律失常以及严重的缓慢性心律失常均可诱发心力衰竭,其中以心房颤动最为常见。
(3)血容量增 加如摄入过多钠盐,静脉输液过多、过快等。
(4)过度劳累或情绪激动 如妊娠后期及分娩过程、暴怒等。
(5)药物治疗不当 如洋地黄类药物用量不足或过量,不恰当地使用心肌抑制药物如β受体阻滞剂、钙拮抗剂、奎尼丁、普鲁卡因胺等。
【临床类型】
目前通用的是美国纽约心脏病学会(NYHA)1928年提出的分级方法,其主要是根据心脏病患者自觉的活动能力划分为四级。
Ⅰ级:患者有心脏病但活动不受限制,平时一般活动不引起疲乏、心悸、呼吸困难或心绞痛。
Ⅱ级:心脏病患者的体力活动受到轻度的限制,休息时无自觉症状,但平时一般活动下可出现疲乏、心悸、呼吸困难或心绞痛。
Ⅲ级:心脏病患者的体力活动明显受限,小于平时一般活动即可引起上述的症状。
Ⅳ级:心脏病患者不能从事任何体力活动。休息状态下也可出现心力衰竭的症状,体力活动后加重。
鉴于主观与客观及个体间的差异较大,1994年美国心脏病学会(AHA)对NYHA的心功能分级方案再次修订,采用并行的两种分级方案,即增加客观的评估,根据心电图、负荷试验、X线及超声心动图等客观的检查手段来评估心脏病变的程度,将其分为A、B、C、D四级。
A级:无心血管疾病的客观证据。
B级:客观检查示有轻度心血管疾病。
c级:有中度心血管疾病的客观证据。
D级:有严重心血管疾病的客观证据。
例如患者患有二尖瓣狭窄,体力活动明显受限,检查见二尖瓣口呈中等度狭窄,则判为Ⅲ级C;又如患者无主观症状,但客观检查主动脉瓣中度反流,心脏扩大,则判为Ⅰ级C。
Ⅰ慢性心力衰竭
【临床表现】
临床上以左心衰竭较常见,多见于高血压性心脏病、冠状动脉粥样硬化性心脏病、二尖瓣及主动脉瓣关闭不全等。单纯右心衰竭较少见,可见于肺源性心脏病、肺动脉瓣狭窄、房间隔缺损等。右心衰竭常继发于左心衰竭后的肺动脉高压,而致全心衰竭。严重而广泛的心肌病可发生全心衰竭。
(2)体征 ①心脏体征:除原有心脏病体征外,右心衰竭时若右心室显著扩大形成功能性三尖瓣关闭不全,可有收缩期杂音。②颈静脉怒张和(或)肝-颈静脉反流征阳性。③肝大、有压痛。④下垂部位凹陷性水肿。⑤胸水和(或)腹水。⑥紫绀。
(2)右心衰竭与心包积液、缩窄性心包炎、肝硬化等引起的水肿和腹水的鉴别心包积液、缩窄性心包炎可引起颈静脉充盈,静脉压增高,肝大,腹水;但心尖搏动弱,心音低,并有奇脉,超声心动图有助于鉴别。腹水也可由肝硬化引起,但肝硬化无颈静脉充盈和肝-颈静脉反流征阳性。
【治疗】
(2)消除诱因 积极控制感染,特别是呼吸道感染,及时治疗心律失常等。
(2)控制钠盐摄入 根据心力衰竭程度适当限制钠盐的摄入,有利于减轻水肿。
(3)利尿剂的应用 使体内潴留的钠盐和水分排出,减轻周围和内脏水肿,减少血容量,减轻心脏前负荷。使用利尿剂应掌握以下原则:①间歇使用;②排钾与保钾利尿剂合用;③单用排钾利尿剂时应及时补钾;④轻症用噻嗪类口服,中、重度多用袢利尿剂及联合使用;⑤肾功能不全时用袢利尿剂;⑥根据治疗反应调整剂量:⑦避免出现电解质紊乱。
(4)血管扩张药的应用 扩张周围小动脉,减轻心脏排血的阻抗,从而减轻心脏后负荷;扩张周围静脉,减少回心血量,从而减轻心脏前负荷。扩血管药的长期有益效应可能与其抗心肌和血管壁重构作用有关,适用于中、重度慢性心力衰竭,尤其是瓣膜反流性心脏病、高血压性心脏病导致的心力衰竭。不适用于瓣膜梗阻性心脏病、梗阻性心肌病。血容量不足、低血压、肾衰竭者禁用。按作用部位的不同可分为三类:①小静脉扩张剂,如硝酸异山梨酯、硝酸甘油;②小动脉扩张剂,如苄胺唑啉、肼苯达嗪;③同时作用于动、静脉者,如硝普钠、哌唑嗪。
(2)血管紧张素Ⅱ受体拮抗剂(ARB) 如氯沙坦(losartan)、缬沙坦(valsartan)等,其长期疗效尚待评估。
(3)抗醛固酮制剂螺内酯等抗醛固酮制剂小剂量 (螺内酯20mg,每天1~2次)对抑制心血管的重构、改善慢性心力衰竭的远期预后有很好的作用。
(2)调整心力衰竭用药 强效利尿剂、血管扩张剂、正性肌力药物等联合应用。
(3)可血液超滤,减少血容量。
(4)对不可逆心力衰竭者可考虑心脏移植。
Ⅱ急性心力衰竭
急性心力衰竭是指由于急性心脏病变引起心排血量显著、急骤降低,导致组织器官灌注不足和急性淤血的综合征。临床上以急性左心衰竭较常见,主要表现为急性肺水肿,重者伴心源性休克。急性右心衰竭较少见,可发生于急性右室心肌梗死及大块肺栓塞等。
【病因及发病机制】
任何心脏解剖或功能的突发异常,使心排血量急剧而显著地降低和肺静脉压突然升高,均可发生急性左心衰竭。常见的病因有:
急性左心衰竭发病急骤,主要表现为急性肺水肿。突发严重呼吸困难,呼吸频率为30~40次/分,强迫端坐位,频繁咳嗽,咳粉红色泡沫样痰,面色灰白,发绀,大汗,烦躁。极重者可因脑缺氧而神志模糊。急性肺水肿早期可因交感神经激活,血压一过性升高。随病情持续,血管反应减弱,血压下降。急性肺水肿如不能及时纠正,严重者可出现心源性休克。听诊两肺满布湿性啰音和哮鸣音,心率增快,心尖区第一心音减弱,可有舒张早期奔马律,肺动脉瓣区第二心音亢进。由于患者激动,血压常升高,严重者可出现心源性休克或窒息。
【诊断与鉴别诊断】
根据典型症状与体征,不难做出诊断。急性呼吸困难应与支气管哮喘鉴别;与肺水肿并存的心源性休克,因有急性肺水肿的特征,而有别于其他原因的休克。
【治疗】
急性左心衰竭是急危重症,应积极迅速抢救,主要针对急性肺水肿治疗。治疗措施有:
(2)硝酸甘油 扩张小静脉,降低回心血量,使LVEDP和肺毛细血管压降低。先以10μg/min开始,每10分钟调整一次,每次增加5~10μg/min,以血压达上述水平为宜。本药的耐受量个体差异很大。
(3)酚妥拉明 为α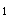 受体阻断剂,以扩张小动脉为主。静脉用药以0.1mg/min开始,每5~10分钟调整一次,最大可至1.5~2.0mg/min,监测血压同前。
受体阻断剂,以扩张小动脉为主。静脉用药以0.1mg/min开始,每5~10分钟调整一次,最大可至1.5~2.0mg/min,监测血压同前。

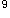 /L,N 0.79,L 0.21,Hb 76g/L,大便隐血试验(++++);呕吐物隐血试验(+)。
/L,N 0.79,L 0.21,Hb 76g/L,大便隐血试验(++++);呕吐物隐血试验(+)。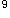 /L,N89%,L 11%;双肾B超:双肾无明显异常。
/L,N89%,L 11%;双肾B超:双肾无明显异常。 百度扫一扫练题
百度扫一扫练题
 关注千题库公众号
关注千题库公众号








